無精子症:定義、原因、症状および治療
夫婦の出産する検査中に、男性の精子記録が体系的に実行されます。 この生物学的検査は、精子のさまざまなパラメーターを評価することにより、無精子症、精子の完全な欠如など、さまざまな精子の異常を更新することを可能にします。
無精子症とは何ですか?
無精子症は、射精液に精子が完全に存在しないことを特徴とする精子の異常です。 精子がないと受精できないので、それは明らかに男性の不妊につながります。
無精子症は、一般人口の男性の1%未満、または不妊症の男性の5〜15%に影響を及ぼします(1)。
原因
原因に応じて、XNUMX種類の無精子症があります。
分泌性無精子症(または非閉塞性無精子症の場合はNOA)
精子形成は損なわれているか存在せず、精巣は精子を生成しません。 この精子形成の欠陥の原因は次のとおりです。
- 性腺機能低下症(性ホルモンの分泌の欠如または異常)を伴うホルモン性、特に視床下部-下垂体軸の機能を変化させる下垂体腫瘍のために、または治療後に、先天性(例えば、カルマン-モルシエ症候群)または後天性である可能性があります(例:化学療法);
- 遺伝学:1人に1200人の男性に影響を与えるクラインフェルター症候群(余分なX染色体の存在)(2)、染色体の構造異常(特にY染色体の微小欠失、すなわち断片の喪失)、転座(5,8つのセグメント染色体のが分離し、別の染色体に付着します)。 これらの染色体異常は、男性不妊症の問題の3%の原因です(XNUMX)。
- 両側停留精巣:XNUMXつの精巣は滑液包に下降しておらず、精子形成の過程を損なう。
- 感染症:前立腺炎、精巣炎。
閉塞性または排泄性無精子症(OA、閉塞性無精子症)
精巣は確かに精子を生成しますが、精巣上体、精管、射精管の閉塞のために精子を露出させることはできません。 原因は次の原因である可能性があります。
- 先天性:精管は胚発生から変化しており、精管がない状態になっています。 嚢胞性線維症の男性では、CFTR遺伝子の変異が精管の欠如を引き起こす可能性があります。
- 感染性:感染(精巣上体炎、前立腺膀胱炎、前立腺尿細管)の後に気道が塞がれています。
症状
無精子症の主な症状は不妊症です。
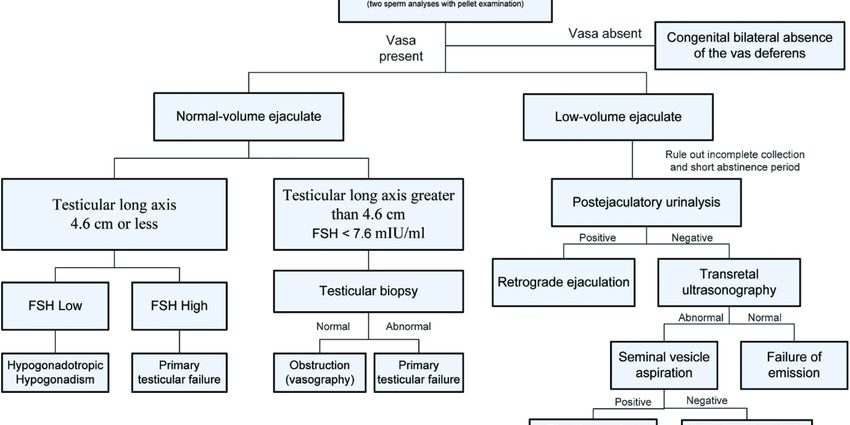
診断
無精子症の診断は、不妊症の診察中に行われます。不妊症の診察には、男性では体系的に精子造影が含まれます。 この検査は、射精液(精液)の内容を分析し、さまざまなパラメーターを評価し、その結果をWHOによって確立された基準と比較することで構成されます。
無精子症の場合、射精液全体を遠心分離した後、精子は見つかりません。 ただし、診断を行うには、精子形成(精子生成サイクル)が約3日間続くため、72か月ごとに2つまたは3つの他の精子記録を実行する必要があります。 XNUMX〜XNUMXサイクルの連続した精子産生がない場合、無精子症の診断が行われます。
診断を精緻化し、この無精子症の原因を特定するために、さまざまな追加検査が実施されます。
- 精巣の触診、精巣容積の測定、精巣上体の触診、精管の触診を伴う臨床検査;
- 精巣上体に含まれ、生殖管のさまざまな腺(精嚢、前立腺)に由来するさまざまな分泌物(亜鉛、クエン酸塩、果糖、カルニチン、酸性ホスファターゼなど)を分析するための精巣生化学(または精子の生化学的研究) 、精巣上体)。 経路が塞がれている場合、これらの分泌物が乱される可能性があり、生化学的分析が障害物のレベルを特定するのに役立ちます。
- 特にFSH(卵胞刺激ホルモン)の分析を含む、血液検査によるホルモン評価。 高いFSHレベルは、精巣の損傷を示します。 高い関与の低いFSHレベル(視床下部-下垂体軸のレベルで);
- 排泄管に損傷を与える可能性がある、または引き起こす可能性のあるクラミジアなどの感染症を探すための血液検査による血清学。
- 精巣をチェックし、精管または精巣上体の異常を検出するための陰嚢超音波検査。
- 遺伝的異常を探すための血液核型と遺伝子検査。
- 精巣内の組織片を麻酔下で採取することからなる精巣生検。
- 下垂体のX線またはMRIは、上部の病理が疑われる場合に提供されることがあります。
治療と予防
視床下部-下垂体軸の変化(低ゴナドトロピン性性腺機能低下症)に続くホルモン起源の分泌性無精子症の場合、精子形成に必要なホルモン分泌物を回復するためにホルモン治療が提案されるかもしれません。
その他の場合、精子の外科的検索は、精巣生検中の精巣(TESE:TEsticular Sperm Extractionと呼ばれる手法)(分泌性無精子症の場合)または精巣生検のいずれかで実行できます。 閉塞性無精子症の場合は、精巣上体(MESA技術、顕微手術による精巣上体精子吸引)。
精子を採取する場合は、生検直後(同期採取)または凍結(非同期採取)後、ICSI(卵細胞質内精子注入法)によるIVF(体外受精)中に使用できます。 このAMP技術では、成熟した各卵母細胞にXNUMXつの精子を直接注入します。 精子が選択され、受精が「強制」されるため、ICSIは一般的に従来のIVFよりも優れた結果をもたらします。
精子を採取できない場合は、精子を提供した体外受精をカップルに提供することがあります。










イボ・ニ・イレ・イ・ウオサン・イン・ワ