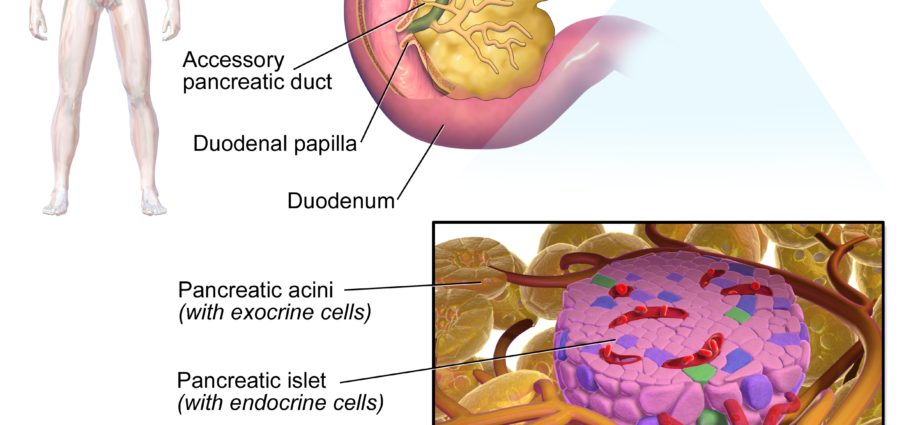
ランゲルハンス島
ランゲルハンス島は、膵臓の細胞であり、体内で重要な役割を果たします。 それらは、血糖値を調節するホルモンであるインスリンを分泌するベータ細胞を含んでいます。 1型糖尿病の人では、まさにこれらの細胞が破壊されます。 したがって、ランゲルハンス島は治療研究の中心です。
解剖学
ランゲルハンス島(Paul Langherans、1847-1888、ドイツの解剖病理学者および生物学者にちなんで名付けられました)は、約1万個の膵臓の細胞です。 クラスターにグループ化された細胞、つまり膵島と呼ばれる細胞で構成され、膵臓の外分泌組織(血流の外に放出される組織分泌物質)に拡散し、消化に必要な酵素を生成します。 これらの微視的な細胞のクラスターは、膵臓の細胞塊の1〜2%しか占めていませんが、体内で重要な役割を果たしています。
生理学
ランゲルハンス島は内分泌細胞です。 それらは異なるホルモンを生成します:主にインスリンですが、グルカゴン、膵臓ポリペプチド、ソマトスタチンも生成します。
体内で重要な役割を果たすホルモンであるインスリンを産生するのは、ランゲルハンス島のベータ細胞またはβ細胞です。 その役割は、血中のブドウ糖(血糖)のレベルのバランスを維持することです。 このブドウ糖は、体のエネルギー源、つまり「燃料」として機能します。血中のブドウ糖のレベルは、体が適切に機能するために低すぎたり低すぎたりしてはなりません。 血糖値が過剰か不十分かに応じて、体がこのブドウ糖を使用および/または保存するのを助けることによって血糖値のバランスをとることは、まさにインスリンの役割です。
細胞は、血糖値が低いときに血中のブドウ糖の量を増やすホルモンであるグルカゴンを生成します。 肝臓や体内の他の組織に、蓄えられた糖分を血中に放出させます。
異常/病理学
糖尿病タイプ1
1型糖尿病またはインスリン依存性糖尿病は、遺伝的原因の自己免疫プロセスによるランゲルハンス島のベータ細胞の進行性かつ不可逆的な破壊によるものです。 この破壊は、完全なインスリン欠乏につながり、したがって、食物を摂取したときに高血糖症になり、空腹時または身体活動の場合には食事の合間に低血糖症になるリスクがあります。 低血糖の間、臓器はエネルギー基質を奪われます。 したがって、それが規制されていない場合、糖尿病は、深刻な腎臓、心臓血管、神経、胃腸、および眼の病状を誘発する可能性があります。
膵臓の神経内分泌腫瘍
これは比較的まれなタイプの膵臓がんです。 それは神経内分泌系の細胞で始まるので、それはいわゆる神経内分泌腫瘍(NET)です。 次に、膵臓のNET、またはTNEpについて説明します。 それは非分泌性または分泌性(機能的)である可能性があります。 後者の場合、それはホルモンの過剰な分泌を引き起こします。
治療
糖尿病タイプ1
インスリン療法は、インスリン産生の不足を補います。 患者はXNUMX日に数回インスリンを注射します。 この治療は一生従わなければなりません。
膵臓移植 90年代に開発されました。 多くの場合、腎臓移植と組み合わせて、重症の糖尿病患者のために予約されています1。良好な結果にもかかわらず、膵臓移植は、主に手順の煩雑な性質と関連する免疫抑制治療のために、1型糖尿病の治療法として選択されていません。
ランゲルハンス島移植 1型糖尿病の管理における大きな希望の80つです。 それは、有用な細胞、この場合はランゲルハンス島のみを移植することから成ります。 脳死したドナーの膵臓から採取した膵島を摘出し、門脈から患者の肝臓に注入します。 難しさの2000つは、これらの膵島を分離する技術にあります。 膵臓の残りの部分からこれらの細胞の微視的なクラスターを損傷せずに抽出することは確かに非常に困難です。 最初の移植は7年代にパリで行われました。 2011年に、エドモントングループは膵島を移植された4人の連続した患者でインスリン非依存性を獲得しました。 仕事は世界中で続けられています。 フランスでは、XNUMX年に「ランゲルハンス島移植のためのイルドフランスグループ」(GRIIF)内に統合されたXNUMXつの大規模なパリの病院で多施設臨床試験が開始されました。 結果は有望です。移植後、患者の半数はインスリンから離脱し、残りの半数はより良い血糖コントロール、低血糖およびインスリン必要量の減少を達成します。
移植に関するこの研究とともに、研究はこれらの細胞の成長と機能、ならびに病気の発生と発達を理解し続けています。 ヘルペスウイルス(アフリカ起源の集団に特有の糖尿病の形態の原因となる可能性がある)によるベータ細胞の感染、ベータ細胞の成長と成熟のメカニズム、病気の発症に関与する特定の遺伝子の影響は次のとおりです。現在の研究手段の一部。 アイデアは確かに、ベータ細胞に対するTリンパ球の活性化を引き起こす要因を発見し、この自己免疫反応をブロックする解決策を見つけ、ランゲルハンス島を再生することなどです。
膵臓の神経内分泌腫瘍
管理は腫瘍の性質に依存し、さまざまな軸に基づいています。
- 手術
- 化学療法
- 腫瘍からのホルモン分泌を減少させるための抗分泌治療
診断的
糖尿病タイプ1
1型糖尿病は自己免疫起源の疾患です。Tリンパ球は、ベータ細胞に存在する分子を排除すべき感染性病原体として認識し始めます。 ただし、このプロセスが開始されてから数か月または数年後に症状が現れます。 これらは、食欲、頻繁かつ豊富な排尿、異常な喉の渇き、重度の倦怠感にもかかわらず、低血糖および/または大幅な体重減少のエピソードです。 診断は、血液中の自己抗体の検出を通じて行われます。
神経内分泌腫瘍
神経内分泌腫瘍は、その症状の多様性のために診断が困難です。
それが膵臓の機能的な神経内分泌腫瘍である場合、それは過剰なインスリン産生を引き起こす可能性があります。 最初はインスリン非依存性糖尿病の出現または悪化も、糖尿病の家族歴のない40歳以上の男性で調査する必要があります。
腫瘍の解剖病理学的検査により、その性質(分化した腫瘍または未分化の腫瘍)とその悪性度を特定することができます。 転移を求めて病気の拡大の完全な評価も行われます。