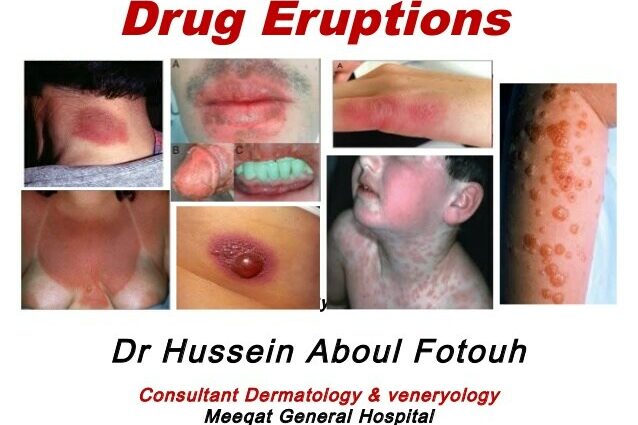
薬疹
薬疹には、薬の投与によるすべての皮膚反応が含まれます。 それらは、薬物による副反応のほぼ半分を占めています。
薬疹を認識する方法は?
薬疹は、薬の投与による反応であり、アレルギーを起こすこともあります。 この反応は、皮膚病変、または皮膚病を引き起こします。
症状を認識する方法は?
薬疹は個人ごとに異なって現れます。 主な結果は次のとおりです。
- じんましん
- そう痒
- アトピー性皮膚炎
- 感光性
- 血管浮腫とアナフィラキシーショック
- 脱毛症
- 乾癬
- にきび
- 発疹
- 水ぶくれの出現
- 紫斑病
- 地衣類
- 発熱
- など…
危険因子
一般的に使用される薬は、患者の1〜3%で薬疹を誘発します。 薬疹の90%以上は良性です。 重症型(死亡、重篤な後遺症)の頻度は2%です。
患者さんの症状に大きな違いがあるため、薬疹の診断が難しい場合があります。 診断は、皮膚病の出現が薬の服用と一致するという事実に基づいています。 薬を止めたときの症状の消失と、薬を服用した後の再発は、薬疹を確認します。
薬疹の原因
薬疹は、皮膚への塗布、摂取、吸入、注射のいずれによっても、常に薬を服用することで起こります。
薬疹は予測不可能であり、通常の治療用量で発生します。 そして、ほとんどの薬はこれらの反応を引き起こす可能性があります。
ただし、特定の薬理学的製品は薬疹を引き起こす可能性が高くなります。
- 抗生物質
- パラセタモール
- アスピリン
- 局所麻酔薬
- スルホンアミド
- D-ペニシラミン
- 血清
- バルビツール酸
- ヨウ素を含む薬(主に放射線科で使用)
- キニーネ
- 金の塩
- グリセオフルビン
- 有糸分裂阻害剤
起こりうる合併症
ほとんどの場合、薬疹は良性ですが、合併症が患者の重要な予後に影響を与えることがあります。
- 血管浮腫とアナフィラキシーショック
- 膿疱性薬物発疹:これは突然の発疹であり、しばしば重篤な感染症と間違えられます。 通常、誘発薬(多くの場合抗生物質)の投与後1〜4日で始まり、発熱とシート状の紅斑を伴います。
- 薬物過敏症症候群:この症候群は、発疹の重症度、重度のかゆみ、高熱を特徴とします。
- スティーブンス・ジョンソン症候群とライエル症候群:これらは薬疹の最も深刻な形態です。 反応は治療開始から約20日後に始まります。 表皮の切れ端はわずかな圧力で剥がれます。 死亡のリスクは高いです(25〜10%)。 しかし、回復した場合、再色素沈着は急速に(30〜XNUMX日)、かなり頻繁な後遺症(色素沈着障害および瘢痕)を伴います。
一方、一部の患者は非皮膚合併症を呈する可能性があります。
- 吐き気、嘔吐、下痢などの消化器疾患
- 呼吸困難
- ぜんそく
- 腎臓の老廃物処理機能の崩壊
治療
医学的アドバイスで薬を止めることが主な治療法です。
薬疹の症状は、薬が完全に排出されるまで治療することができます。 したがって、保湿剤は掻痒を軽減し、抗ヒスタミン剤はかゆみを和らげることができます。
最も深刻なケースでは、入院が必要です。
例外的に、患者にとって絶対に不可欠な薬が疑われる場合は、徹底的な調査が処方されることがあります。 その後、追加の検査により、どの正確な分子が薬疹を誘発するかを決定することが可能になります。
その後、新薬の再導入は、新薬の噴火で発生するために、医療環境で行われなければなりません。