子供だけでなく大人の太りすぎの問題は、エネルギー摂取量がその消費量を超えると現れます。 多くの家庭で受け入れられている伝統的な誤解は、赤ちゃんの満腹は赤ちゃんの健康のしるしであり、赤ちゃんを大切に育てている証拠であり、子供の健康に多くの害をもたらしてきました. 子供の体重を確実に増やすために、多くの親は健康な子供の栄養に関する規則に従わない.
小児肥満の種類と段階
子供の膨満感の指標は、子供の皮膚のひだの厚さ、および体重と身長の逸脱した比率であると考えられています。 子供の性別を考慮した、各年齢の子供の標準体重の表があります。
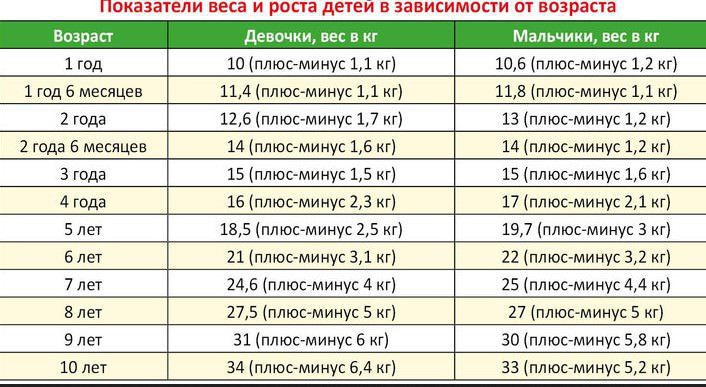
パーセンテージで表される標準からの逸脱は、小児肥満の段階を確立するのに役立ちます:
ステージ 1 – 標準からの体重偏差 10 ~ 29%
ステージ 2 – 体重が標準を 30 ~ 49% 超えています。
ステージ 3 – 過剰は 50 ~ 99% です。
ステージ 4 – 体重は通常の約 2 倍 (100%) です。
小児肥満には主に XNUMX つのタイプがあります。
消化不良 – 過食と運動不足の結果;
内分泌 – 内分泌系の代謝障害および疾患の結果;
神経原性 – 神経感染または脳腫瘍の結果。
消化性肥満の割合は、この疾患の全症例の約 95% を占めています。 大人と同じように、子供の頃の太りすぎは、深刻な結果をもたらす独立した病気として医学的に分類されています. 成長している太りすぎの子供の半分以上は、それを取り除くことはできませんが、肥満の重度の合併症を発症します。
小児肥満の原因と結果
過食と座りがちな生活によって引き起こされる太りすぎには、その外観を引き起こす多くの要因があります。
小児肥満の原因:
家族で採用された摂食行動の遺伝的モデリング。
子供の食事における炭水化物、脂肪、高カロリー食品および料理の優位性;
幼児への不適切な摂食。
座りっぱなしのライフスタイル、散歩やアウトドア ゲームの代わりにテレビやコンピューター ゲームを見ること、身体活動の欠如。
思春期の心理的問題(失敗、両親や仲間とのコミュニケーションの問題、劣等感)の補償。
子供の太りすぎの結果:
インスリンに感受性のない真性糖尿病(インスリン非依存性糖尿病)で、グルコースが組織細胞に入ることができない;
高血圧症、狭心症、アテローム性動脈硬化症、心不全;
慢性便秘、痔、胆嚢炎、膵炎;
肝組織が脂肪組織に置き換わると(肝硬変)、肝硬変を引き起こす可能性があります。
骨格変形、姿勢障害、偏平足、軟骨組織の破壊、膝の外反変形(文字「X」の形をした脚);
睡眠障害:呼吸停止、いびき;
性機能障害:性腺の発育不全、初潮の遅れ(最初の月経)、将来の不妊のリスク。
骨粗鬆症(骨形成の不完全または障害);
将来のがんのリスクの増加;
摂食障害(過食症、食欲不振)、薬物中毒、アルコール依存症に関連する精神障害;
社会的孤立、友人の不足、社交界、思春期や青年期に緊急に必要とされる.
小児および青年の外見の肥満の種類への依存

経験豊富な診断者にとって、子供の外見やその他の症状の特徴から肥満の種類を判断することは難しくありません。 顔のむくみは、甲状腺機能低下症(甲状腺ホルモンの欠乏)による肥満を示している可能性があります。 乾燥肌、目の下の「バッグ」、衰弱、疲労、食欲不振、慢性便秘を伴います。 この病状を持つ少女では、月経不順が頻繁に起こります。
細い手足、鮮やかなピンク色の頬、腹部の皮膚のストレッチ マーク、腹部、首、顔面の脂肪沈着は、副腎疾患 (Itsenko-Cushing 症候群) の徴候です。 思春期になると、この病気の少女は体毛が増え、月経がなくなります。
低身長と肥満、甲状腺機能低下症、性的発達の遅れ - 下垂体機能の欠如。 これらの症状が神経感染症(髄膜炎、脳炎)、頭蓋脳損傷、脳手術の後に発生した場合は特に危険です. 下垂体ホルモンの欠乏は、若い男性の思春期の遅れを引き起こします(生殖器の未発達、二次性徴の欠如、性腺の肥大)。
肥満と頭痛、頭蓋内圧亢進の徴候(吐き気と嘔吐、めまい)が組み合わさると、脳腫瘍の徴候である可能性があります。 女の子では、にきび、月経不順、顔と体の脂肪含有量の増加、顔と体の毛髪の過剰な出現を伴う肥満は、多嚢胞性卵巣症候群の可能性が高いことを示しています。
小児肥満の予防
成長する生物への悪影響を防ぎ、将来的に問題を引き起こさないようにするためには、事前に肥満の予防に注意する必要があります。 内分泌および神経性の原因の大部分は、人の行動やライフスタイルに依存しません。 しかし、過度の過食や運動不足によって引き起こされる肥満は、完全に是正と予防が可能です。
予防策:
できるだけ長く母乳育児を維持してください。
食欲がない場合は、子供たちに無理に食べさせたり、調合乳の中身を哺乳瓶から飲ませたりしないでください。
補完食品を導入するのが早すぎないでください。
未就学児や幼児の食事に甘味料を使用しないでください。
食事を厳守し、料理のカロリー量を超えないようにしてください。
子供の食事に含まれる動物性脂肪と消化しやすい炭水化物の量を制限し、植物繊維、野菜、果物を増やします。
子供の体重のダイナミクスを監視し、時間内に太りすぎを修正します。
ファーストフード、甘い炭酸飲料を拒否します。
実行可能なスポーツで子供に興味を持たせるには、新鮮な空気の中で子供と一緒に過ごす時間を増やしてください。
子供たちに無理矢理食べさせたり、食べ物で罰したりご褒美を与えたり、好きな食べ物や嫌いな食べ物や料理で子供の行動を操作したりすることは、非常に非生産的です。 このスタイルの子育ては、心理的な崩壊を引き起こし、消化管の病状の出現につながる可能性があります。
小児肥満の治療

他の病気と同様に、子供の肥満は、セルフメディケーションではなく、専門家の指導の下で治療する必要があります。 医師は、子供の体への肥満によって引き起こされる結果を評価し、既往歴を研究し、必要に応じて、機器および実験室の診断のために彼を紹介します。
肥満の基本治療:
ダイエット;
投薬された身体活動;
心理的サポート;
内分泌疾患および神経原性疾患の薬物療法。
小児肥満の治療における食事栄養の専門家は、栄養の整理と食事の充足について子供の両親にアドバイスを提供します。 これらの推奨事項は、家族全員が従う必要があり、家族の中で正しいタイプの食事行動を形成します. 親の例は、肥満の治療における最良の教育方法です。
子供の医療栄養に関する規則:
少しずつ食べる – 少なくとも 6 日 7 ~ XNUMX 回、少しずつ。
通常の食事時間から15〜20分以上逸脱することなく、食事を観察して、消化プロセスのバイオリズムを形成し、食物の消化を改善します。
高カロリー食品(卵、肉、魚)は朝に使用する必要があります。
乳製品と野菜の食品は、午後の軽食または夕食のメニューに含まれています。
より新鮮でゆでた果物や野菜を使用してください。
脂肪の多い肉、魚、ソーセージ、ソーセージ、アヒル、ガチョウ、
メニューにナッツ、バナナ、柿、イチジク、レーズン、ナツメヤシを使用しないでください。
製品の加工方法は、3年までの煮込み、煮込み、焼き、揚げ物を除き、この方法はできるだけ使用されません。
小児肥満のような深刻な問題には、治療への統合的なアプローチ、特別な食事の使用、および適切な予防措置が必要です。









