内容
LHまたは黄体形成ホルモン
男性と女性の両方で、黄体形成ホルモンまたはLHは出産するのに重要な役割を果たします。 それは確かに性腺刺激ホルモン、生殖腺の導体として知られているホルモンの一部です。 したがって、その分泌の障害は妊娠の障害となる可能性があります。
黄体形成ホルモンまたはLHとは何ですか?
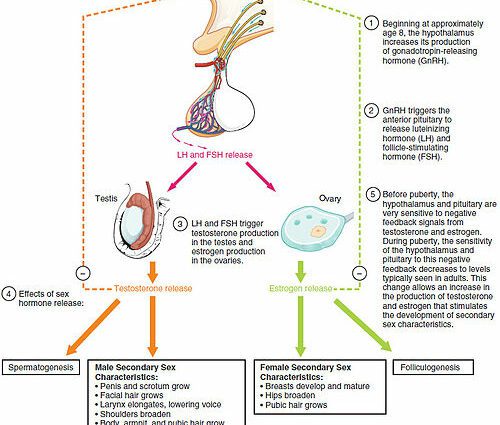
黄体形成ホルモンまたはLH(黄体形成ホルモン)下垂体前葉から分泌されます。 それはゴナドトロピンの一部です:それは他のホルモンと一緒に、性腺(性腺)、この場合は女性の卵巣と男性の精巣を制御します。
女性で
卵胞刺激ホルモン(FSH)とともに、LHは卵巣周期において重要な役割を果たします。 一連の連鎖反応中に排卵を引き起こすのは、まさにLHサージです。
- 視床下部はgnRHを分泌します(ゴナドトロピン放出ホルモン)下垂体を刺激します。
- それに応じて、下垂体は周期の最初の段階(月経の初日から排卵まで)の間にFSHを分泌します。
- FSHの影響下で、特定の卵胞が成熟し始めます。 成熟中の卵胞の周りにある卵巣細胞は、ますます多くのエストロゲンを分泌します。
- 血中のエストロゲンレベルのこの増加は、視床下部-下垂体複合体に作用し、LHの大量放出を引き起こします。
- このLHサージの影響下で、毛包の張力が増加します。 それは最終的に卵母細胞を破壊してチューブに排出します。これは排卵であり、LHサージの24〜36時間後に起こります。
排卵後も、LHは重要な役割を果たし続けます。 その影響下で、破裂した卵胞は黄体と呼ばれる腺に変化し、黄体は妊娠初期に不可欠なXNUMXつのホルモンであるエストロゲンとプロゲステロンを分泌します。
人間では
卵巣と同様に、精巣はFSHとLHの管理下にあります。 後者は、テストステロンの分泌に関与するライディッヒ細胞を刺激します。 LH分泌は、思春期後は比較的一定です。
なぜLHテストを受けるのですか?
LH投与量は、さまざまな状況で処方できます。
女性で
- 思春期早発症または思春期早発症の兆候がある場合;
- 月経異常の場合;
- 妊娠が困難な場合:不妊症の評価の一環として、ホルモンの評価が体系的に実施されます。 それは特にLHの決定を含みます。
- 尿中のLHサージを検出することで、排卵の日を特定することも可能になります。したがって、受胎の可能性を最適化するために、彼の受精ウィンドウを決定することができます。 これは、薬局で販売されている排卵検査の原則です。
- 一方、LHアッセイは、更年期障害の診断には関係ありません(HAS 2005)(1)。
人間では
- 思春期早発症または思春期早発症の兆候がある場合;
- 想像するのが難しい場合:ホルモンの評価も男性で体系的に行われます。 特にLHアッセイが含まれます。
LHアッセイ:分析はどのように実行されますか?
LHは簡単な血液検査から分析されます。 女性の場合、FSHおよびエストラジオールアッセイと同時に、参照検査室でサイクルの2日目、3日目、または4日目に実施されます。 無月経(月経がない)の場合は、いつでもサンプルを採取できます。
若い女の子または男の子の思春期早発症または思春期早発症の診断の文脈では、尿の投与量が好まれます。 ゴナドトロピンFSHおよびLHは、思春期に拍動性に分泌され、尿中に無傷で排出されます。 したがって、尿の投与量は、時間厳守の血清投与量よりも分泌レベルをよりよく評価することを可能にします。
LHレベルが低すぎるまたは高すぎる:結果の分析
子供の中で
高レベルのFSHとLHは、思春期早発症の兆候である可能性があります。
女性で
概略的に, LHレベルが高いと、原発性卵巣欠損症(卵巣自体が性腺機能不全を引き起こす問題)につながります。これは、次の理由による可能性があります。
- 卵巣の先天性異常;
- 染色体異常(特にターナー症候群);
- 卵巣機能に影響を及ぼした治療または手術(化学療法、放射線療法);
- 多嚢胞性卵巣症候群(PCOS):
- 甲状腺疾患または副腎疾患;
- 卵巣腫瘍。
逆に、低いLHレベルは、高起源の二次卵巣障害(視床下部および下垂体)につながり、性腺刺激の欠乏につながります。 最も一般的な原因のXNUMXつは、プロラクチン下垂体腺腫です。
人間では
異常に高いレベルのLHは、以下が原因である可能性のある一次精巣障害に診断を向けます。
- 染色体異常;
- 精巣の発達の欠如(精巣の無形成);
- 精巣の外傷;
- 感染症;
- 治療(放射線療法、化学療法);
- 精巣腫瘍;
- 自己免疫疾患。
低LHレベルは、下垂体および視床下部(下垂体腫瘍など)で高起源の障害に戻り、二次精巣不全を引き起こします。