尿崩症
尿崩症は、激しい喉の渇きに伴う過剰な尿の生成を特徴としています。 いくつかのタイプを区別することが可能であり、その最も一般的なものは神経性尿崩症と腎性尿崩症です。 これらはまったく同じ特性を持っていませんが、両方とも腎臓の規制上の問題を反映しています。 体はその必要を満たすのに十分な水分を保持していません。
尿崩症とは何ですか?
尿崩症の定義
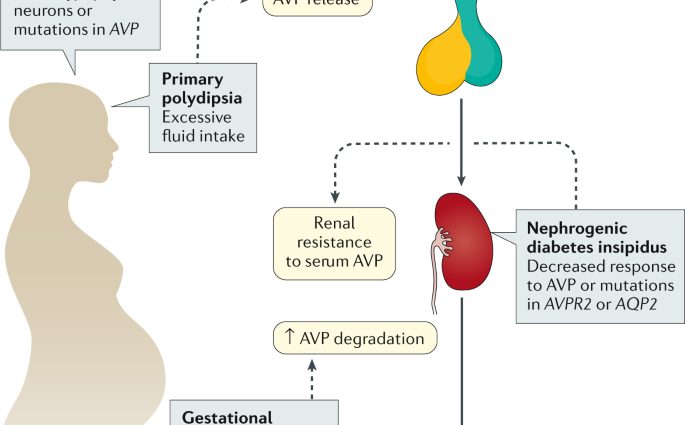
尿崩症は、抗利尿ホルモンであるバソプレッシンの欠乏または非感受性の結果です。 体の正常な機能の一部として、このホルモンは視床下部で生成され、下垂体に保存されます。 脳内でのこれらのXNUMXつのステップの後、バソプレッシンが体内に放出され、体内の水分量を調節します。 腎臓に作用してろ過された水を再吸収し、尿中への排泄を防ぎます。 このように、それは体の水の必要量をカバーするのに役立ちます。
尿崩症では、バソプレッシンは抗利尿剤としての役割を果たすことができません。 水は過剰に排泄され、その結果、激しい喉の渇きに伴う過剰な尿の生成が起こります。
尿崩症の種類
尿崩症に関与するメカニズムは常に同じではありません。 これが、いくつかの形式を区別できる理由です。
- 視床下部からの抗利尿ホルモンの不十分な放出によって引き起こされる神経原性または中枢性尿崩症;
- 腎性尿崩症、または末梢性尿崩症。これは、抗利尿ホルモンに対する腎臓の非感受性によって引き起こされます。
- 妊娠中の尿崩症は、妊娠中に発生するまれな形態であり、ほとんどの場合、血中のバソプレッシンの分解の結果です。
- 視床下部の喉の渇きのメカニズムの障害を特徴とする尿崩症。
尿崩症の原因
この段階で、尿崩症は先天性(出生時から存在)、後天性(外部パラメーターに従う)、または特発性(原因不明)である可能性があることに注意する必要があります。
これまでに特定された原因には、次のものがあります。
- 頭部外傷または脳損傷;
- 脳外科手術;
- 動脈瘤(動脈壁の局所的な拡張)や血栓症(血栓の形成)などの血管損傷。
- 脳腫瘍を含む特定の形態の癌;
- 自己免疫疾患;
- 脳炎や髄膜炎などの神経系の感染症;
- 結核;
- サルコイドーシス;
- 多発性嚢胞腎(腎臓に嚢胞が存在する);
- 鎌状赤血球貧血;
- 髄質海綿腎(先天性腎疾患);
- 重度の腎盂腎炎;
- l 'アミロース;
- シェーグレン症候群;
- 等々
尿崩症の診断
尿崩症は、極度の喉の渇きに伴う大量の尿の排泄が疑われます。 診断の確認は、以下に基づくことができます。
- 定期的に尿量、血液電解質濃度、体重を測定する水制限試験。
- 尿の糖分をチェックするための尿検査(糖尿病の特徴);
- 特に高ナトリウム濃度を特定するための血液検査。
場合によっては、尿崩症の原因を特定するために、他の追加の検査が検討される場合があります。
尿崩症の多くの症例が遺伝します。 尿崩症の家族歴は重要な危険因子です。
尿崩症の症状
- 多尿症:尿崩症の典型的な症状の3つは多尿症です。 これは、30日あたりXNUMXリットルを超える過剰な尿の生成であり、最も重症の場合は最大XNUMXリットルに達する可能性があります。
- 多飲症:3番目の特徴的な症状は多飲症です。 これは、30日あたりXNUMX〜XNUMXリットルの激しい喉の渇きの知覚です。
- 夜間頻尿の可能性:多尿症および多飲症は夜間頻尿を伴うことが一般的であり、夜間に排尿する必要があります。
- 脱水症:適切な管理がない場合、尿崩症は脱水症と身体の機能障害を引き起こす可能性があります。 低血圧やショックが見られる場合があります。
尿崩症の治療
管理は、尿崩症の種類を含む多くのパラメータに依存します。 特に次のものが含まれる場合があります。
- 適切な水分補給;
- 食事の塩とタンパク質の消費を制限する。
- バソプレッシンまたはデスモプレシンなどの類似形態の投与;
- チアジド系利尿薬、クロルプロパミド、カルバマゼピン、さらにはクロフィブラートなどのバソプレッシンの産生を刺激する分子の投与。
- 特定された原因を対象とした特定の治療。
尿崩症を予防する
現在まで、予防策は確立されていません。 多くの場合、尿崩症は遺伝します。