MedTvoiLokony の編集委員会は、その使命に沿って、最新の科学的知識に裏付けられた信頼できる医療コンテンツを提供するためにあらゆる努力を払っています。 追加のフラグ「チェック済みコンテンツ」は、記事が医師によってレビューされたか、医師によって直接書かれたことを示します。 医療ジャーナリストと医師によるこの XNUMX 段階の検証により、現在の医学知識に沿った最高品質のコンテンツを提供することができます。
この分野での私たちの取り組みは、とりわけ、MedTvoiLokony の編集委員会に Great Educator の名誉称号を授与した Association of Journalists for Health によって高く評価されています。
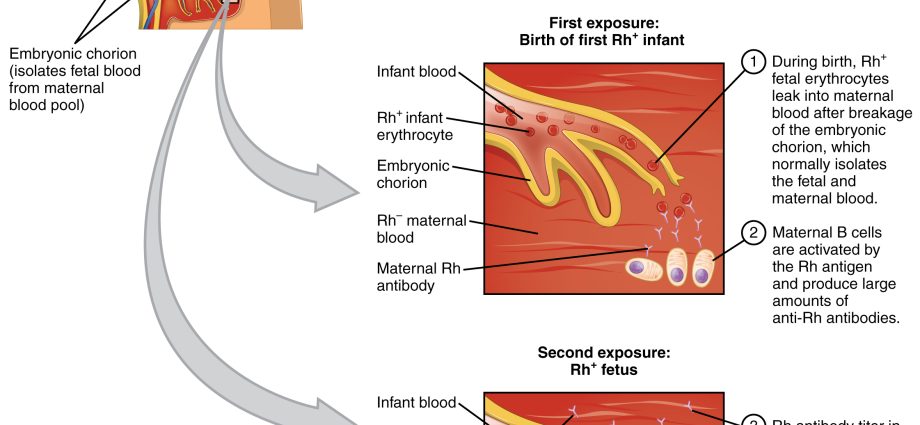
新生児溶血性疾患は、母親と胎児の間のRh因子またはAB0血液型の不適合(競合)によって引き起こされる状態です. この病気により、母親の血液中に抗体が産生され、胎児と新生児の赤血球が破壊されます。 最も危険な溶血性疾患は黄疸です。
新生児の溶血性疾患について一言…
この病気は、血清学的対立、つまり母親の血液型が子供の血液型と異なる状況に関連しています。 溶血性疾患は、母親の血液中に抗体が産生され、胎児や新生児の赤血球を破壊します。 この疾患の最も危険な形態は、血液中のビリルビンレベルの急速な上昇と貧血の発症によって引き起こされる重度の新生児黄疸です。 ビリルビン値が特定の閾値を超えると、脳に損傷を与える可能性があります。 脳底の睾丸の黄疸その結果、子供が生き残った場合、精神物理学的な未発達になります。 現在、血清学的紛争はXNUMX世紀ほど大きな問題ではありません。
新生児の溶血性疾患の原因
誰もが特定の血液型を持っており、通常の状態では、健康な体は血液細胞に対する抗体を産生しません. Rh + 血液型は、この因子に対する抗体、つまり抗 Rh を産生しません。 同様に、血液型 A の患者の体は、抗 A 抗体を産生しません。 ただし、この規則は妊婦には適用されないため、新生児の溶血性疾患は、赤ちゃんの血液と母親が産生する抗体との間の競合によって引き起こされます。 簡単に言えば、母親の血液は赤ちゃんの血液に対してアレルギーがあります. 妊婦の抗体は胎盤を通過して (現在または次の妊娠で)、赤ちゃんの血球を攻撃する可能性があります。 その結果、子供の溶血性疾患になります。
子供の溶血性疾患の症状と形態
溶血性疾患の最も軽い形態は、赤ちゃんの血液細胞の過度の破壊です。 を持って生まれた子供 貧血通常、脾臓と肝臓の肥大を伴いますが、これは彼の生命を脅かすものではありません. 時間が経つにつれて、血液像は大幅に改善され、赤ちゃんは適切に成長します. ただし、場合によっては貧血が重度であり、専門的な治療が必要であることを強調する必要があります。
別の形態の溶血性疾患 重度の黄疸がある. 赤ちゃんは完全に健康に見えますが、生後 XNUMX 日目から黄疸が出始めます。 皮膚の黄色の原因であるビリルビンが急速に増加します。 黄疸は、濃度が一定レベルを超えると赤ちゃんの脳に有害な影響を与えるため、非常に危険です。 脳にダメージを与えることさえあります。 黄疸のある子供では、発作や過度の筋肉の緊張が見られます。 子供が助かったとしても、黄疸は深刻な結果をもたらす可能性があります。たとえば、子供は聴力を失い、てんかんに苦しみ、話すことやバランスを保つことが困難になることさえあります.
新生児溶血性疾患の最後の最も深刻な形態は一般化されています 胎児の腫れ. 母親の抗体(まだ胎児期)による赤ちゃんの血球の破壊の結果として、新生児の循環が妨げられ、その血管の透過性が増加します。 どういう意味ですか? 血管からの体液が隣接する組織に流出し、腹膜や心臓を取り囲む心膜嚢などの重要な臓器に内部浮腫が形成されます。 同時に、幼児は貧血を発症します。 残念なことに、胎児の腫れは非常に深刻なため、ほとんどの場合、胎内または出生直後に胎児が死亡します。
新生児溶血性疾患の診断
通常、妊婦はスクリーニング検査を受けて、抗RhD抗体または同等に関連する他の抗体の存在を特定します。 通常、妊娠の最初の学期に、子供の両親がRhD不適合である場合、抗グロブリン検査(クームス検査)が行われます。 結果が陰性の場合でも、検査は学期ごとおよび出産の 16 か月前に繰り返されます。 次に、陽性の検査結果は、診断を拡大し、抗体の種類と力価の検査を行うための指標です。 抗体価が低い場合 (32 未満) は、保守的な治療、つまり抗体価の毎月のモニタリングのみが必要です。 一方、高抗体価 (XNUMX 以上) の診断には、より侵襲的な治療が必要です。 これの指標は、超音波での臍帯静脈拡張、肝腫大および肥厚した胎盤の識別でもあります。 次に、アミノ穿刺と臍帯穿刺(テスト用の胎児血液サンプルの採取)が行われます。 これらの検査により、胎児の貧血がどの程度進行しているかを正確に評価し、血液型と血球上の適切な抗原の存在を評価することができます。 正規化された結果では、数週間後にテストを繰り返す必要があります。
重度の貧血が発見された場合、治療が開始されます。 さらに、D抗原の存在を確認するPCR法が実施される。 この抗原の欠如は、胎児の溶血性疾患の発生を排除します。
新生児の溶血性疾患 – 治療
病気の治療には、主に超音波ガイド下での子宮内外因性輸血が含まれます。 血液は血管床または胎児の腹腔に注入されます。 完全な血液交換には 3 ~ 4 サイクルの輸血が必要です。 治療は、胎児が異所性生活に耐えられるようになるまで継続する必要があります。 さらに、医師は妊娠を最大37週まで終了することを推奨しています。 出生後、新生児にはアルブミン輸血と光線療法が必要になることが多く、より深刻な場合には、置換または補完輸血が行われます。 治療に加えて、病気の予防も重要です。
新生児の溶血性疾患 – 予防
溶血性疾患の予防には、特異的なものと非特異的なものがあります。 72つ目は、外国の血液との接触を避け、クロスマッチング後にグループ適合輸血のルールに従うことです. 次に、XNUMX つ目は、予測される血液漏れの XNUMX 時間前に抗 D 免疫グロブリンを適用することに基づいています。
- 出産時、
- 流産の場合、
- 妊娠中の出血の場合、
- 妊娠中に行われた侵襲的処置の結果として、
- 子宮外妊娠の手術中。
抗グロブリン検査結果が陰性のRh陰性女性における妊娠中の予防として、抗D免疫グロブリンの投与(妊娠28週目)が用いられる。 免疫グロブリンの次の投与は、赤ちゃんが生まれた後にのみ行われます。 この方法では、直近の XNUMX 回の妊娠のみが保証されます。 さらに多くの子供を計画している女性では、免疫予防が再び使用されます。